HIV・エイズって何?
HIV/エイズに関する疑問にお答えします。
1. HIVって何?
HIVとは、Human Immunodeficiency Virus(ヒト免疫不全ウイルス)のことで、ヒトの体をさまざまな細菌、カビやウイルスなどの病原体から守る(このことを”免疫”といいます)のに大変重要な細胞である、Tリンパ球やマクロファージ(CD4陽性細胞)などに感染するウイルスです。HIVは大きく分けて、HIV1型とHIV2型があります。

2. エイズって何?
HIVがTリンパ球やマクロファージ(CD4陽性細胞)などに感染した結果、これらの細胞の中でHIVが増殖します。このため、免疫に大切なこれらの細胞が体の中から徐々に減っていき、普段は感染しない病原体にも感染しやすくなり、さまざまな病気を発症します。この病気の状態をエイズ(AIDS:Acquired Immuno-Deficiency Syndrome、後天性免疫不全症候群)と言います。代表的な23の疾患が決められており、これらを発症した時点でエイズと診断されます。

3. HIVはどうやって感染するの?
HIVに感染すると、HIVは血液、精液、膣分泌液、母乳などに多く分泌されます。唾液、涙、尿などの体液では他のヒトに感染させるだけのウイルス量は分泌されていません。感染は、粘膜(腸管、膣、口腔内など)および血管に達するような皮膚の傷(針刺し事故等)からであり、傷のない皮膚からは感染しません。そのため、主な感染経路は「性的感染」、「血液感染」、「母子感染」となっています。
性的感染
HIV感染は、性行為による感染が最も多いです。主として、女性は膣粘膜から、男性は性交によって生じる亀頭部分(粘膜)の細かい傷から、精液、膣分泌液に含まれるHIVが侵入することで感染します。また、男性同性間の性的接触では、腸管粘膜から精液中のHIVが侵入します。機械的な刺激の強い膣や口腔の粘膜は重層ですが、腸管粘膜は単層であることから傷つきやすいため、HIVが侵入しやすく、膣性交よりも感染リスクが高くなります。

血液感染
輸血、注射器・注射針の共用による麻薬の回し打ち、医療現場による針刺し事故などから、感染者の血液が他のヒトの血管中に侵入することにより感染が成立します。麻薬や覚せい剤を注射器・注射針を共用して回し打ちをすることは、HIV感染のみならず、C型肝炎についても非常に感染率が高くなります。輸血については、現在、日本赤十字社においてすべての献血血液について非常に厳格なHIV検査を実施しているため、感染の危険性は極めて低いです(ただし、献血のHIV検査結果は献血者本人にはお伝えしていません)。医療現場による針刺し事故は主として医療従事者に起こりえますが、注射針の安全な取り扱い、適切な廃棄、また、万が一、HIV感染者の血液により暴露事故が起こってしまった場合には、2時間以内に抗HIV薬の予防内服を行うことによって、感染の危険性を低下させることができます。

母子感染
母子感染は、出産時の産道感染、母乳哺育による感染、胎内感染があげられます。このため、母子感染を防止するためには、(1)妊娠初期のHIV検査実施による感染診断、(2)妊娠中の抗HIV療法、(3)陣痛発来前の選択的帝王切開術、(4)帝王切開時のAZT点滴投与、(5)出生児へのAZTシロップ予防投与、(6)出生児への人工乳哺育、などの適切な母子感染予防対策を実施することにより、現在では母子感染率を0.5%未満にまで低下させることが可能となっています。

4. HIVの感染確率
HIVの感染確率は、感染経路やコンドームの使用の有無等により変わりますが、コンドームを使わないで挿入による性行為(膣性交、アナルセックス)を行った場合、感染の確率は0.1〜1%(100回に1回)くらいと考えられています。しかし、1回のコンドームなしのセックスでも感染した人はいるため、感染の確率はあくまでも目安となります。また、他の性感染症(梅毒、淋病、クラミジアなど)に感染していると、粘膜に炎症を起こしやすくなり、感染の確率がさらに数倍増加します。
暴露経路ごとのHIVに感染する推定確率(コンドームを使用しなかった場合)
| 暴露経路(感染リスク) | 1回あたりの暴露で感染する可能性(%) |
|---|---|
| 輸血 | 90% |
| 静脈注射ドラッグ使用時の針の共有 | 0.67% |
| アナルセックス(受け入れ側) | 0.5% |
| 針刺し事故 | 0.3% |
| 膣を使ったセックス(女性側) | 0.1% |
| アナルセックス(挿入側) | 0.067% |
| 膣を使ったセックス(男性側) | 0.05% |
| フェラチオ(受け入れ側) | 0.01% ※ |
| フェラチオ(挿入側) | 0.005% ※ |
※男性におけるオーラルセックスのケース
職業的暴露における感染率
| 暴露経路(感染リスク) | 1回あたりの暴露で感染する可能性(%) |
|---|---|
| 針刺し事故 | 0.3% |
| 粘膜への暴露 | 0.09% |
5. HIVを予防するには
HIVは血液、精液、膣分泌液などに多く分泌されますので、それらの体液が粘膜や傷のついた皮膚に触れないようにすることが必要です。HIV感染の一番多い感染経路である性行為の場合、HIV感染を防ぐためには、必ずコンドームを使用すること、また、相手に使用してもらうことが重要です。オーラルセックスの場合も、口腔粘膜から感染の危険性があるため、コンドームを使用することが大切です。(クリニングスでは、コンドームをハサミで縦向きに切り広げて、膜として使います。デンタルダムというシートも売られています。食品用ラップフィルムも単純ヘルペスウイルスの感染を防ぐというデータがあります(HIVについてはまだデータがありません)。)

6. HIV感染からエイズを発症するまで
HIVに感染した後は、(1)感染初期(急性期)、(2)無症候期、(3)エイズ発症期の経過をたどります。感染初期では、HIVは体内で免疫のしくみの中心であるTリンパ球などに感染し、急激に増殖します。このため、感染者は発熱などのインフルエンザ様症状がみられることもありますが、感染者の体内の免疫応答により、数週間で消失します。その後、無症候期に入ります。無症候期は数年〜10年以上続く人もいますが、感染後、短期間のうちにエイズ発症をする人もいます。無症候期の間も、HIVは体の中で毎日100億個くらい増殖しており、Tリンパ球は次々とHIVに感染して平均2.2日で死滅していきます。そのため、免疫に大切な細胞が体の中から徐々に減って行きます。健康な時には血中1μl中に700〜1500個あるTリンパ球が200個未満になると免疫不全状態となり、日頃かかることのない様々な病気にかかりやすくなり、エイズを発症します。

7. HIVに感染したかを調べるためには
HIVに感染してから2〜6週間(急性期)には、50〜90%の人に何らかの症状(発熱、リンパ節腫脹、咽頭炎、皮疹、筋肉痛、頭痛、下痢等)がみられると言われています。しかし、いずれもHIV感染に特異的な症状ではないため、HIVに感染したかを調べるためにはHIV検査を受けるしかありません。HIV検査は全国のほとんどの保健所等で無料・匿名で検査が受けられます。有料ですが、医療機関でもHIV検査は受けられます。陰性であればその日のうちに結果が判明する「即日検査」を実施している保健所も増えています。少しでもHIV感染の心配があれば、検査を受けてみてください。

8. 早期発見が重要です!
HIV感染症の治療開始の遅れは、生活の質の低下や生命予後の悪化につながります。しかし、現状では、エイズの発症によって、HIVに感染していたことが分かる例がHIV感染者全体の3割を占めています。エイズを発症して未治療の場合の予後は2〜3年です。エイズを発症してからの治療もある程度は奏功しますが、その効果は、発症前と比較して明らかに劣ります。エイズ発症前の無症候期の間にHIV感染を知ることができれば、定期的な医療機関での受診およびフォローアップ検査により、最適な時期に治療を始めることができます。

9. HIVの治療法
現在、HIVを体内から完全に排除できる治療法はありませんが、抗HIV薬によってウイルスの増殖を抑え、エイズの発症を防ぐことで、長期間にわたり健常時と変わらない日常生活を送ることができ、HIVを持っていない人と変わらないくらいの寿命が期待できます。HIV感染が判明したら、できるだけ早い段階で抗HIV療法を開始することが勧められています。抗HIV薬は、核酸系逆転写酵素阻害剤、非核酸系逆転写酵素阻害剤、プロテアーゼ阻害剤、インテグラ―ゼ阻害剤および侵入阻害剤などさまざまな種類があり、これらを3剤以上併用して服薬します。現在では1日1回1錠(1錠の中に3つもしくは4つの薬の成分が入っている)の服薬でHIVの血中ウイルス量が検出限界未満に抑えられ、他の人へHIVを感染させる可能性が低くなります。ただし、抗HIV薬はきちんと飲み続けないと、HIVが薬に対して耐性を獲得してしまい、薬が効かなくなってしまいます。いったん治療を開始したら、特別な場合を除き、治療を継続する必要があります。

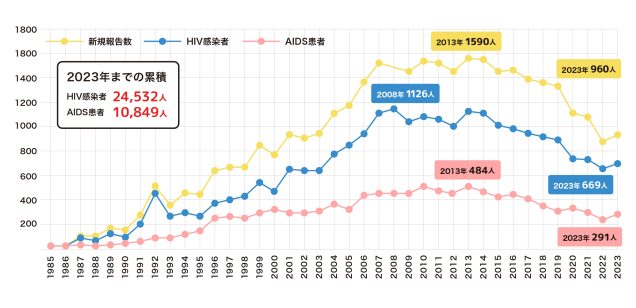
10. 日本のHIV感染者・エイズ患者数
日本では1985年に初めてエイズ患者が報告され、2023年までにHIV感染者24,532件、エイズ患者10,849件、合わせて35,381件の報告がありました。2023年1年間の新規報告者数は、HIV感染者が669件、エイズ患者が291件、合わせて960件となっています。2013年の1,590件の新規報告者数をピークとして、2020年からの新型コロナウイルス感染症流行に伴う保健所等検査施設のHIV検査事業中止等もあり、2022年まで減少傾向にありましたが、2023年は保健所等検査施設の多くでHIV検査事業が再開され、検査数が増加した等の理由から、新規報告者数が増加に転じています。また、依然としてエイズ発症後の報告割合が新規報告数の約3割を占めています。
2023年の新規報告者の性別・国籍をみると日本国籍男性が79%を占めており、感染経路は同性間性的接触が66%、異性間性的接触が14%となっています。年齢は、HIV感染者は20歳代から30歳代が多く、エイズ患者は30歳代から40歳代で多くなっています。
*エイズ発生動向調査は1984年より始まり、厚生労働省エイズ動向委員会が4半期ごとにデータを集計して発表しています(https://api-net.jfap.or.jp/status/japan/nenpo.html)。
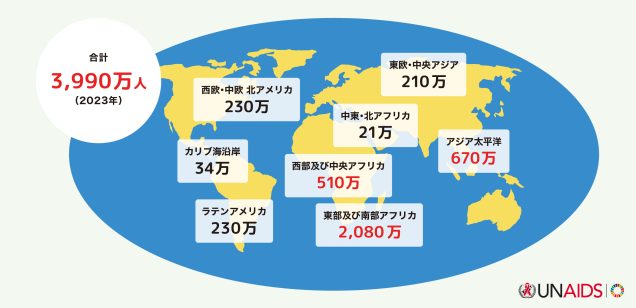
11. 世界の状況
世界では1981年に初めてエイズ患者が報告されました。2023年現在、全世界で3,990万人がHIVに感染しており、1年間で130万人が新たに感染したと推測されています。感染流行が始まって以来、4,230万人がエイズに関連する疾病により亡くなっていますが、2023年では全HIV陽性者のうち3,070万人が抗HIV治療を受けており、エイズに関連する年間死亡者数は、最も多かった2004年の210万人から、2023年の63万人と減少がみられています。
2023年時点で、すべてのHIV陽性者のうち86%が自身の感染を知っており、自身の感染を知っている人の中の89%が治療を受けており、治療を受けている人の中の93%でウイルス量が抑制されていると推計されています。
参考文献
- HIV/エイズの基礎知識.公益財団法人エイズ予防財団
https://www.jfap.or.jp/aboutHiv/basicKnowledge.html - HIV検査相談の説明相談の事例集.厚生労働科学研究費補助金エイズ対策研究事業「HIV検査体制の構築に関する研究」班(平成18年3月)
https://api-net.jfap.or.jp/manual/data/pdf/h18Mar_jirei1.pdf - HIV母子感染予防対策マニュアル第9版.
令和3年度厚生労働科学研究費補助金エイズ対策政策研究事業
「HIV感染者の妊娠・出産・予後に関するコホート調査を含む疫学研究と情報の普及啓発方法の開発ならびに診療体制の整備と均てん化のための研究」班
http://hivboshi.org/manual/manual/manual9.pdf - HIV感染症「治療の手引き」.日本エイズ学会HIV感染症治療委員会
http://www.hivjp.org/guidebook/ - ACC患者ノート.国立国際医療研究センター エイズ治療・研究開発センター
http://www.acc.ncgm.go.jp/general/note - 令和5(2023)年エイズ発生動向年報(1月1日~12月31日).厚生労働省エイズ動向委員会(令和6年9月3日)
https://api-net.jfap.or.jp/status/japan/nenpo.html - UNAIDS「ファクトシート2024」
https://api-net.jfap.or.jp/status/world/sheet2024.html
